前言
重點提要
本節說明台灣肺炎治療指引發展歷史,和本指引的編輯記要。台灣的醫 療照護機構在全民健保制度與長照政策下,相對於歐美等國家,醫療與健康 照護有其特殊性,闡述肺炎的診治架構,與應用本指引注意事項。
主編:吳杰亮、李欣蓉、曾健華
一、前言
加入書籤
(一)肺炎是國人健康重要的議題 肺炎是常見的下呼吸道感染,也是國人十大死因之一,死亡原因排序,肺炎由民國 100 年的第五位,上升到民國 105 年的第三位 [1]。根據 105 年全民健康保險醫療統計,105 年肺炎之全民健保就診人數為 1,008,959 人,每十萬人口就診率為 4,291 人,男性為 4,360 人,女性為 4,221 人;各年齡組就診率以 0-14 歲者之 11,331 人為最高。但是從醫療費用來分析 [2],民國 105 年全民健保肺炎總醫療費用約 133 億,其中 67% 的費用支付在大於 65 歲以上的肺炎病人,他們佔所有肺炎人數的 25%,隨著人口老化這現象將更加明顯 [3]。
(二)肺炎診治診的挑戰 雖然醫療科技日新月異,診斷方法和抗生素的進步,疾病預防與疫情監控更加縝密,但是各地區的細菌流行及抗藥性情形不盡相同,不同環境的肺炎即使相同的細菌,抗藥的表現也可能不一樣。 加上流感或新興的呼吸道感染(如 MERS,禽流感等),疫苗注射的發展,健康照護制度醫療機構的特殊性,人口結構老化等因素,肺炎的診斷、治療、和預防仍是一項挑戰。
(三)肺炎診治指引發展的必要性 為提升肺炎治療的品質與改善治療的成果,許多國家發展肺炎相關的準則,台灣胸腔暨重症加護醫學會和中華民國感染症醫學會在 2001 年聯合制定肺炎治療準則,並在 2007 年重新改版,迄今已有十年。期間已經累積大量肺炎相關的文獻,根據 Pubmed 的資料統計,以 pneumonia 在標題和摘要中出現肺炎關鍵字的文獻,從 2007 年的 4187 到 2017 年的 7435 篇,十年來累積的文獻共 63493 篇,其中出現台灣的有 567 篇。
有關肺炎的的分類爭議(如 Health care associated pneumonia, HCAP)、抗生素使用的原則、免疫不全病人伺機性感染、氣管鏡導引侵襲性檢查的應用、生物標記的角色、分子生物診斷的導入、感染管制觀念的進步等,對肺炎的診治已產生顯著的改變。
近期也有一些重要的肺炎指引發表,例如 2014 年英國針對社區型肺炎與院內型肺炎、2016 年中國發表社區型肺炎、2016 年美國發表院內型和呼吸器相關肺炎,2017 年南非發表社區型肺炎,2017 年歐洲發表院內型和呼吸器相關肺炎。因地域及國情產生醫療健康照護制度不同,細菌流行及抗藥性差異,各國制定的指引並不完全相同,台灣也應根據自己的特性與實證的資料,進行肺炎準則的更新。
二、台灣醫療與健康照護制度
加入書籤
(一)全民健保制度,提供民眾方便的就醫服務 自 1995 台灣由政府主導的單一全民健康保險制度已經歷 22 年。目前全民 健保納保率已達 99.6%,醫療院所特約率亦高達 93% [4][5]。到 2016 年的統計 [4][5], 全國診所數 21,894 家,西醫醫院 485 家,每日總門診量 404,930,病床總數 133,499 張,平均佔床率 72.2%。其中慢性呼吸照護病房 5807 床,平均佔床率 81.1%,收治長期呼吸器倚賴的病人。醫院血液透析床 9,545 床,診所有 8,935 床,一年總血液透析人次 5,714,883。一般護理之家 511 家,39,132 床,佔床率 78.7%。居家護理所共 547 家,當年度新收案人數達 46,379 人。
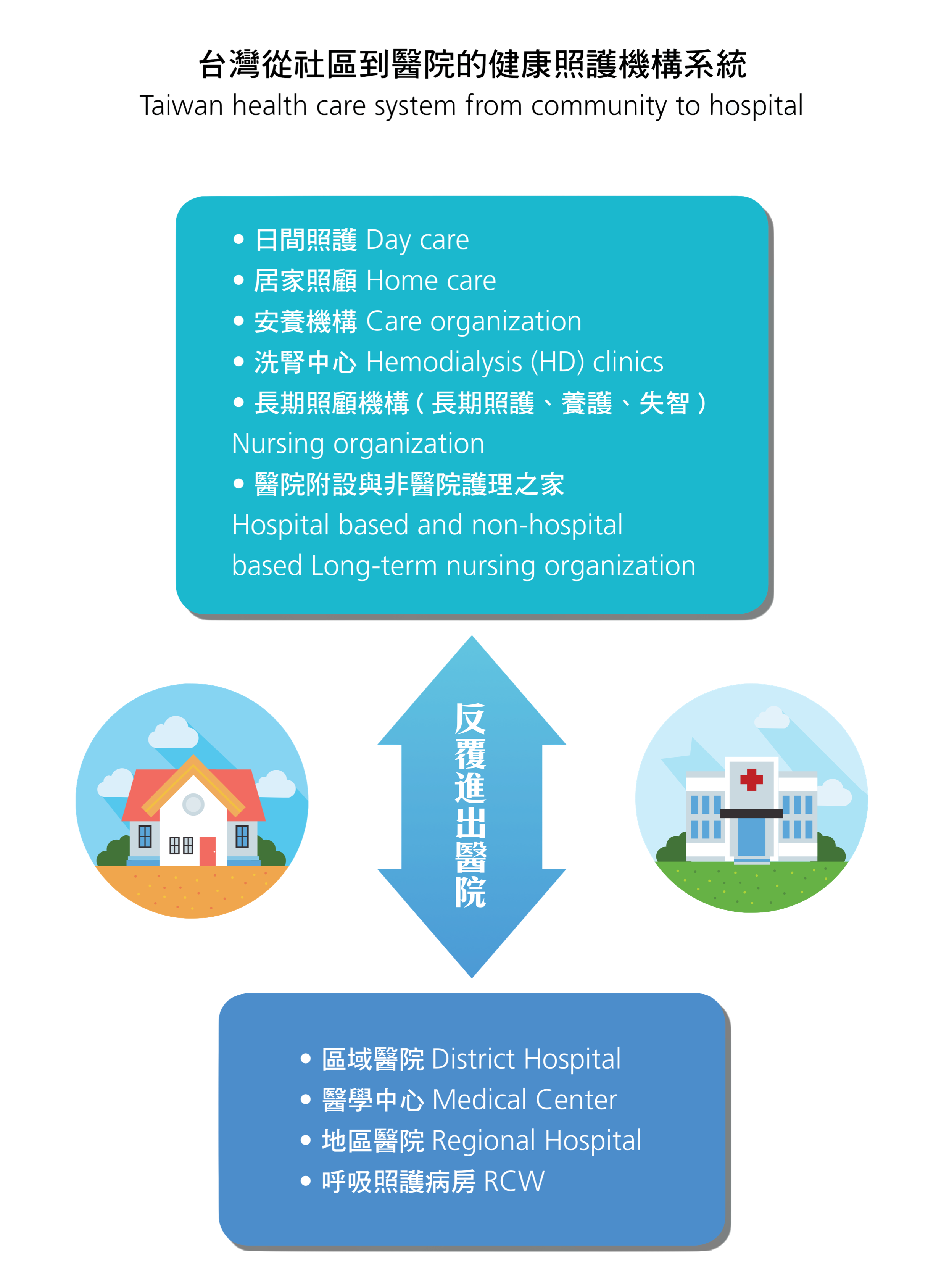
(二)高齡長照與醫院的緊密關係 2017 年統計全國人口數 23,571,227,大於 65 歲的老年人口數 3,268,013 [6] 。高齡人口佔率高達 13.86% 的高齡社會。因應高齡化的社會,2016 年政府 頒布長期照顧十年計畫 2.0 [7],也針對重度失能者提供長期照顧機構服務之規劃。根據老人福利法頒布的老人福利機構設立標準,長期照顧機構依收住民特性分類 如下:一、長期照顧機構:分為下列三種類型:(一)長期照護型(二)養護型(三) 失智照顧型。二、安養機構。三、其他老人福利機構。而民眾在這些長期照護機 構、護理之家和各級醫院間接受照護的關係複雜(圖一)。
表一、2017 年長期照顧機構分類與收治狀況

參考資料:一、老人福利機構設立標準 [8],中華民國 101 年 12 月 3 日修正之條文,自 101 年 7 月 31 日施行。二、106 年衛生福利部統計處長期照護統計 [9]。
圖一、台灣從社區到醫療的照護機構系統
三、肺炎診治架構
加入書籤
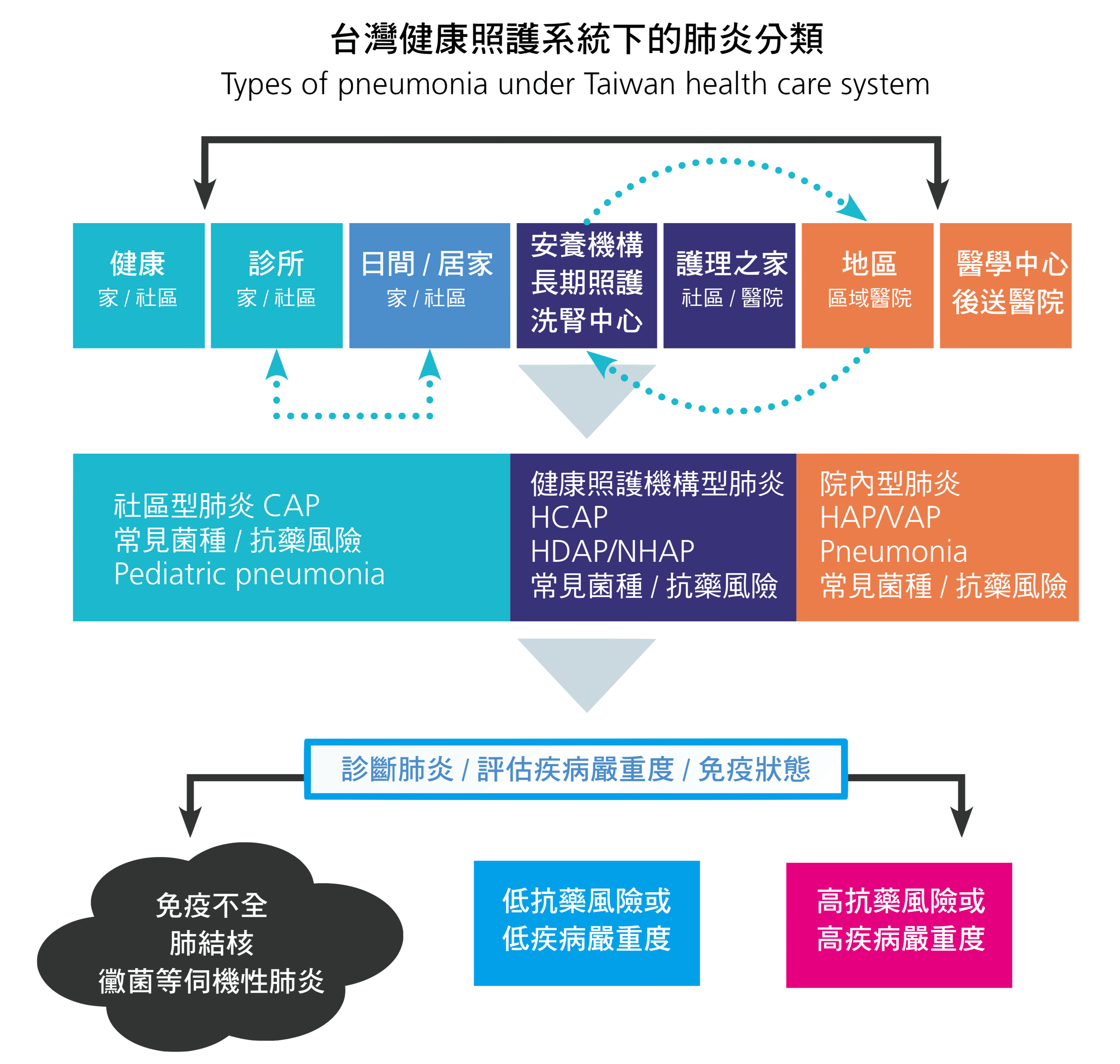
2007 年台灣肺炎診治指引,肺炎分社區型肺炎(CAP)與院內型肺炎(HAP),呼吸器相關肺炎(VAP)與健康照護相關肺炎(HCAP)則合併於院內型肺炎討論,摘要描述其風險因子。迄今累積更多國內外對健康照護相關肺炎的文獻,考量台灣特有的全民健康保險系統及長期照護機構的普及和醫療資源頻繁使用情形,特別將健康照護相關肺炎(HCAP)的概念保留於本治療指引,進一步闡述血液透析相關肺炎(HDAP)與安養中心相關肺炎(NHAP),並專章說明其處置原則。另外台灣的健保制度有「全民健康保險呼吸器依賴患者整合性照護前瞻性支付方式」,將近 6000 位長期呼吸器倚賴的病患在呼吸照護病房照護,他們產生的肺炎不完全相同於院內的呼吸器相關肺炎,此次指引也加以列出說明(圖二)。
圖二、台灣健康照護系統下的肺炎分類
四、肺炎指引歷程及編輯紀要
加入書籤
「台灣肺炎抗微生物製劑治療準則」第一版於 1999 年由中華民國感染症醫學會(現台灣感染症醫學會)與財團法人鄭德齡醫學發展基金會、財團法人謝維銓教授感染醫學文教基金會和財團法人李慶雲兒童感染暨疫苗發展醫學文教基金會共同發表於微免與感染雜誌(Journal of Microbiology, Immunology and Infection)[10]。 而後 2001 年與台灣胸腔暨重症加護醫學會發表修正版本,2007 年再次更新為英文版發表於微免與感染雜誌 [11],但僅限於治療建議。同年由台灣胸腔暨重症加護醫 學會和台灣感染症醫學會合作撰寫「台灣肺炎臨床診療指引」中文版第一版,以本土專家共識、會議結論及參考國內外準則為主,由國家衛生研究院出版。2017 年財團法人鄭德齡醫學發展基金會提議,兩個學會再次攜手合作,共同撰寫「台灣肺炎診治指引 2018 年」中文版第二版。在兩個學會的現任與前任理事長支持與指導,執行編輯規劃,邀請胸腔科和感染科共 109 位專家分為 20 小組,參酌國際準則,秉持本土化精神,回顧期間台灣流行病學及發表文獻,並利用 modified GRADE 文獻查證與實證方法完成撰寫,同心協力完成查證、撰寫、和校編。歷經一年半,終於在經過三次專家會議及無數次小組會議,在 2018 年 8 月大功告成(指引歷程及里程時間見表二 )。
在同期間,由台灣感染症醫學會委託財團法人鄭德齡醫學發展基金會成立第四屆「台灣抗微生物製劑使用實證醫學準則制定建議工作小組」(The GREAT Working Group: Guidelines Recommendations for Evidence-based Antimicrobial use in Taiwan)進行撰寫「台灣肺炎抗微生物製劑治療準則」第三版英文版,即將發表於微免與感染雜誌。相關資料也合併於本治療指引,讓「台灣肺炎診治指引 2018 年」中文版第二版更加完備。
表二、台灣肺炎診治指引 2018 年撰寫歷程及里程時間表

五、文獻查證與實證方法
加入書籤
- 本指利用 GRADE 工作小組 (GRADE Working Group)發展的 GRADE 方法進行證據等級判定,除了參考國外相關肺炎指引的評讀結果,亦利用 GRADE pro GDT 線上軟體 進行資料處理。
- 針對臨床問題進行文獻回顧後,將符合臨床問題的文獻分別進行評讀,將評讀結果以表格整併。根據研究方法、偏倚風險以及所有相關文獻結果的一致性等,依表三將此問題的實證證據分為四級。
表三、文獻研究方法證據等級判定之升級降階因素

- 若採用之研究方法為隨機對照實驗(Randomized control trial, RCT),則一開始的證據等級會被預設為「A- 證據品質高(A-High)」,再依照升、降級因素進行後續判定;若採用之研究方法為觀察性研究(Observational study),則一開始的證據等級會被判定為「C- 證據品質低(C-Low)」,再依照升、降級因素進行後續判定。
- 升級因素包含下列三種:
- 結果顯著(Large Effect),證據等級可視狀況上升 1~2 級;
- 干擾因素是否可能改變效果(All Plausible Confounding),證據等級可上升 1 級;
- 證據顯示存在劑量 - 效應關係(Dose Response),證據等級可上升 1 級。
- 降級因素包含下列五種:
- 偏倚風險(Risk of Bias),證據等級可視狀況下降 1~2 級;
- 不一致性(Inconsistency),證據等級可視狀況下降 1~2 級;
- 不直接性(Indirectness),證據等級可視狀況下降 1~2 級;
- 不精確性(Imprecision),證據等級可視狀況下降 1~2 級;
- 發表偏倚(Publication of Bias),證據等級可視狀況下降 1~2 級。
- 綜合降級因素及升級因素後,可判定出最終的證據等級;各證據等級之定義如表四。
表四、GRADE 證據等級之定義

(二) 建議形成方法 [12]
- 依上述標準決定證據等級後,會一併考慮資源耗用、藥效與副作用平衡、病人偏好與價值觀等因素,並進而擬定臨床建議、確立該建議的強度。除了參考國外指引的建議,本指引專家也納入台灣國情等因素,給予建議等級的判定。
- 本指引依照 GRADE 方法進行建議強度的判定:建議強度指建議被實施後帶來的利弊差別。其中「利」包括降低發病率和病死率,提高生活品質和減少資源消耗等;「弊」包括增加發病率和病死率、降低生活品質或增加資源消耗等。
- 建議強度分為強、弱兩個等級,其定義詳見下表。
表五、GRADE 方法文建議強度判定的定義

(三)呈現方式
- 本指引於各章節會將該章節之重要臨床建議以表格方式重點呈現。其中,「GRADE 建議等級」為該臨床建議經 GRADE 方法而判讀出的證據等級和建議強度資訊彙整,例如:1A 代表該臨床建議為強烈建議且證據等級高,2D 則代表該臨床建議為弱建議且證據等級很低;「臨床建議內容」則會以明確的敘述性語句呈現本指引所提出之建議內容;「參考文獻」則會以該建議內容所依據的參考文獻於該章節末頁所提供之參考文獻列表中的文獻編號呈現。本臨床建議表格之呈現方式乃經過各位專家於會議中討論及表決後所決定的。
- 針對沒有太多文獻證據,但臨床專家因臨床需要強烈建議且有明確執行對象與方法時,標註為 Good practice。一般用於臨床情境的經驗傳承,例如「疼痛治療時,須多考慮 Non-opioid 的使用」;「心衰竭病患的初始評估須包含日常活動功能評估等」[13]。
(四)參考文獻
近期也有一些重要的肺炎指引發表,例表六。因地域及國情產生醫療健康照護制度不同,細菌流行及抗藥性差異,各國制定的指引並不完全相同,台灣也應根據自己的特性與實證的資料,進行新的肺炎準則的更新。
表六、近期發表之國際肺炎指引列表
| 發表年 | 國家 | 指引 |
|---|---|---|
| 2014 | 英國 | Pneumonia Diagnosis and management of community- and hospital- acquired pneumonia in adults [14] |
| 2016 | 中國 | Diagnosis and treatment of community-acquired pneumonia in adults: 2016 clinical practice guidelines by the Chinese Thoracic Society, Chinese Medical Association [15] |
| 2016 | 美國 | Management of Adults With Hospital-acquired and Ventilator-associated Pneumonia: 2016 Clinical Practice Guidelines by the Infectious Diseases Society of America and the American Thoracic Society [16][17] |
| 2017 | 南非 | South African guideline for the management of community-acquired pneumonia [18] |
| 2017 | 歐洲 | International ERS/ESICM/ESCMID/ALAT guidelines for the management of hospital-acquired pneumonia and ventilator-associated pneumonia [19] |
六、指引應用注意事項
加入書籤
結合國內胸腔重症和感染症的專家,透過文獻的查證與專家的共同討論共識後完成指引。其目的是提供臨床醫師針對肺炎病人診斷、治療、與預防之參考。此指引所提供的實證與專家意見結合的診治原則,並不代表標準治療,亦不反對其他未被列入此指引而對病人適宜的治療方式。有關常見的菌種與抗藥性情形,仍建議機構或單位應持續累積收集自己的資料,作為治療的參考。依據此指引來治療病人並不能保證病人能得到良好的恢復。此指引的價值並不能取代臨床醫師的個人經驗,臨床醫師仍應依據個別病人的臨床狀況及臨床資料做出判斷,決定並採行對於個別病人最適合的治療方式。
七、參考文獻
衛生福利部統計處. 台灣十大死因. Accessed July 4, 2018. ↩︎ ↩︎
衛生福利部統計部. 中華民國105年度全民健康保險醫療統計年報. Accessed July 4. ↩︎ ↩︎
衛生福利部統計處. 十大主要死因相關疾病戶籍縣市鄉鎮別就診統計. Accessed July 4. ↩︎
衛生福利部中央健康保險署. 全民健康保險簡介. Accessed Aug 2. ↩︎ ↩︎
內政部. 內政部統計年報. Accessed July 4. ↩︎
衛生福利部統計處. 105 年醫療機構現況及醫院醫療服務量統計. Accessed July 4, 2018. ↩︎
全國法規資料庫. 老人福利機構設立標準. Accessed July 4. ↩︎
衛生福利部統計處. 長期照護統計. Accessed July 4. ↩︎
The Infectious Diseases Society of the Republic of China. Guidelines on antimicrobial therapy of pneumonia in Taiwan. J Microbiol Immunol Infect 1999;32(1):292-4. ↩︎
Infectious Diseases Society Of T, Taiwan Society Of P, Critical M, et al. Guidelines on antimicrobial therapy of pneumonia in adults in Taiwan, revised 2006. J Microbiol Immunol Infect 2007;40(3):279-83. ↩︎
Guyatt G, Oxman AD, Akl EA, et al. GRADE guidelines: 1. Introduction-GRADE evidence profiles and summary of findings tables. J Clin Epidemiol 2011;64(4):383-94. ↩︎
Guyatt GH, Alonso-Coello P, Schunemann HJ, et al. Guideline panels should seldom make good practice statements: guidance from the GRADE Working Group. J Clin Epidemiol 2016;80(Dec):3-7. ↩︎
Eccles S, Pincus C, Higgins B, et al. Diagnosis and management of community and hospital acquired pneumonia in adults: summary of NICE guidance. BMJ 2014;349:g6722. ↩︎
Cao B, Huang Y, She DY, et al. Diagnosis and treatment of community-acquired pneumonia in adults: 2016 clinical practice guidelines by the Chinese Thoracic Society, Chinese Medical Association. Clin Respir J 2018;12(4):1320-60. ↩︎
Erb CT, Patel B, Orr JE, et al. Management of Adults with Hospital-acquired and Ventilator-associated Pneumonia. Ann Am Thorac Soc 2016;13(12):2258-60. ↩︎
Kalil AC, Metersky ML, Klompas M, et al. Executive Summary: Management of Adults With Hospital-acquired and Ventilator-associated Pneumonia: 2016 Clinical Practice Guidelines by the Infectious Diseases Society of America and the American Thoracic Society. Clin Infect Dis 2016;63(5):575-82. ↩︎
Boyles TH, Brink A, Calligaro GL, et al. South African guideline for the management of community-acquired pneumonia in adults. J Thorac Dis 2017;9(6):1469-502. ↩︎
Torres A, Niederman MS, Chastre J, et al. International ERS/ESICM/ESCMID/ALAT guidelines for the management of hospital-acquired pneumonia and ventilator-associated pneumonia: Guidelines for the management of hospital-acquired pneumonia (HAP)/ventilator-associated pneumonia (VAP) of the European Respiratory Society (ERS), European Society of Intensive Care Medicine (ESICM), European Society of Clinical Microbiology and Infectious Diseases (ESCMID) and Asociacion Latinoamericana del Torax (ALAT). Eur Respir J 2017;50(3). ↩︎